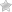Клиника хронического панкреатита не имеет чётких симптомов воспалительного процесса поджелудочной железы. Чаще всего заболевание развивается на фоне ощущений, которые являются привычными для больного, которые могут быть вызваны другими давними заболеваниями, такими как язвенная болезнь или холецистит. Поэтому больные обращаются в клинику только когда начинают проявляться новые симптомы, такие как сильные болевые приступы, резкое похудение, желтуха. Основным симптомом, с которым обращаются больные, являются боли в правом подреберье, которые вместе с развитием заболевания переходят в левое подреберье, спину и левую лопатку. Нередко болевые приступы бывают вызваны нервным и физическим напряжением, грубым нарушением диеты или рецидивом основного заболевания.
Частота приступов в год при начальных стадиях заболевания равна 1-2 рецидивам, а затем могут случаться до 4-х раз в месяц. Клинике хронического панкреатита присущи диспепсические расстройства, сильный метеоризм, тошнота, слюнотечение, отрыжка, слабость, недомогание и многое другое. 40% больных попадают в стационар с сильным истощением или признаками желтухи. Желтуха вызывается камнями в ампуле фатерова сосочка и желчных протоках, а также по причине рубцового сужения сфинктера Одди, сдавливания общего желчного протока и оттёка головки железы.
В медицине известны случаи, когда удавалось пальпировать в эпигастральной области плотное болезненное образование, в котором отчётливо ощущается пульсация брюшной аорты. Клиника такого явления вызвана утоньшением брюшной стенки при хроническом панкреатите. Для пальпации поджелудочной в медицине используют позы Гротта или способ Мейо-Робсона, позволяющие врачу кончиками пальцев ощущать болезненный плотный валик в области левого подреберья.
Важным аспектом в клинике панкреатита является проведение медицинского исследования наличия в дуоденальном соке, крови и моче протеолитических ферментов. Если заболевание протекает в рамках средней тяжести, результаты анализов покажут повышенную активность трипсина, липазы и диастазы. Огромное значение в клинике хронического панкреатита выделяют постоянному медицинскому контролю активности диастазы в моче, по динамике этого фермента можно понять степень, характер и динамику прохождения воспалительных процессов в железе.
В клинике заболевания отмечаются изменения состава кала, моторики двенадцатиперстной кишки, состава крови и работы пищеварительной системы в целом.
Этиология, диагностика и лечение хронического панкреатита
В медицине, в большинстве случаев, отмечается, что к началу хронического панкреатита приводит поражение органов, строением и функциями связанных с поджелудочной железой. Это желудочно-кишечные заболевания (дуоденит, язвенная болезнь) и патологии желчевыводящих путей и печени (холангит, холецистит, гепатит и цирроз). После операции по удалению желчного пузыря, эта форма болезни развивается у 30% пациентов, Еще у 20-30% пациентов заболевание начинает прогрессировать после перенесенного ранее острого приступа.
Помимо того заболевание может быть спровоцировано систематическими погрешностями в питании (избыточное потребление острой, соленой, жареной и жирной пищи, недостаток белка в питательном рационе). В результате злоупотребления спиртными напитками развивается алкогольный панкреатит (при этом вид напитка решающего значения на развитие заболевания не имеет).
Этиология хронического панкреатита также содержит наследственные факторы, систематический прием некоторых лекарственных препаратов, отдельные вирусные заболевания (определенную роль в развитии данного заболевания играют вирусы гепатита В и С, вирус эпидемического паротита, вирус Коскаки, а также возбудители туберкулеза, сифилиса, малярии и пр.).
Клиника хронического панкреатита содержит четыре основных синдрома:
- Болевой синдром (ярко выражен при обострении, в период ремиссии, как правило, исчезает).
- Диспепсический синдром (жалобы на изжогу, отрыжку, тошноту, рвоту, метеоризм). Большинство симптомов связано с сопутствующими нарушениями функций органов пищеварения.
- Синдром внешнесекреторной недостаточности (зачастую его проявления – слабость, потеря веса, диарея, анорексия).
- Синдром внутрисекреторной недостаточности (иначе панкреатогенный сахарный диабет).
Помимо физического осмотра и пальпации, при диагностике хронического панкреатита определяется степень воспаления в поджелудочной железе, внешнесекреторная и внутрисекреторная недостаточность, проводятся визуализирующие исследования.
Мнение врачей:
Специалисты подчеркивают, что лечение хронического панкреатита требует комплексного подхода. Клиника и медицина этого заболевания включают в себя не только назначение лекарственных препаратов, но и регулирование питания, отказ от вредных привычек и регулярное наблюдение у врача. Важно помнить, что самолечение и игнорирование симптомов могут привести к обострению заболевания и развитию осложнений. Пациентам с хроническим панкреатитом рекомендуется соблюдать все назначения врача, следить за своим здоровьем и вести здоровый образ жизни.

Опыт других людей
Клиника и медицина хронического панкреатита вызывают смешанные отзывы у пациентов. Одни высказывают благодарность за профессионализм врачей и эффективное лечение, которое помогло им справиться с неприятными симптомами заболевания. Другие жалуются на длительность диагностики и лечения, а также на недостаточное внимание со стороны медперсонала. Несмотря на это, большинство пациентов признают важность своевременного обращения к специалистам и соблюдения рекомендаций для успешного контроля хронического панкреатита.
Хронический панкреатит: медицина
На начальных этапах болезни (при отсутствии осложнений) применяется консервативное лечение. При обострениях рекомендовано находиться в стационаре под наблюдением врача.
Основные задачи:
- устранение клинических симптомов заболевания (симптоматическое лечение, устранение болевого синдрома, дезинтоксикация, снятие воспалительного процесса, восстановление функции пищеварения);
- предупреждение осложнений;
- профилактика возникновения рецидивов (обострений).
Диетотерапия – неотъемлемая часть лечения хронического панкреатита. В период обострения рекомендуется воздержаться от кислого и соленого, жирного, острого, жареного, полностью исключить спиртные напитки. В случае алкогольного вида болезни отказ от спиртного является ключевым фактором и приводит к заметному улучшению состояния пациента.
Тяжелое течение заболевания, не поддающееся консервативному лечению, а также возникновение осложнений могут стать показаниями к хирургическому.

Частые вопросы
Что характерно для хронического панкреатита?
Хронический панкреатит — это заболевание поджелудочной железы длительного течения с периодическими рецидивами. При данном заболевании характерно структурное изменение тканей поджелудочной железы и нарушение стабильной работы органа.

Как проявляется хронический панкреатит?
Базисными признаками становится тупая тянущая боль в эпигастрии, тошнота, рвота, диарея, повышение температуры, общая слабость. Как правило, рвота не приносит облегчения. Появляется налет на языке белого цвета, привкус горечи во рту. Часто снижается вес, больной теряет аппетит.
Какие симптомы бывают при панкреатите?
Типичные симптомы хронического панкреатита: Боль может быть приступообразной и постоянной, метеоризм, потеря массы тела, выделение большого количества непереваренных жиров с калом являются проявлениями нарушения выработки ферментов поджелудочной железы, тошнота, рвота могут сопровождать приступ боли.
Какой симптом наблюдается при обострении хронического панкреатита?
При остром воспалении поджелудочной железы интенсивная боль в левом подреберье обычно возникает внезапно и не проходит без лечения. Напротив, при хроническом панкреатите чаще наблюдается приступообразная боль, усиливающаяся после приема пищи.
Полезные советы
СОВЕТ №1
При подборе клиники для лечения хронического панкреатита обращайте внимание на опыт специалистов в этой области и наличие необходимого оборудования для диагностики и лечения.
СОВЕТ №2
Не стесняйтесь задавать врачам вопросы о методах лечения, прогнозе заболевания и возможных осложнениях. Чем больше информации вы получите, тем осознаннее будут ваши решения.
СОВЕТ №3
Помните, что лечение хронического панкреатита требует не только медикаментозной терапии, но и изменения образа жизни: отказ от вредных привычек, соблюдение диеты, регулярные физические нагрузки.