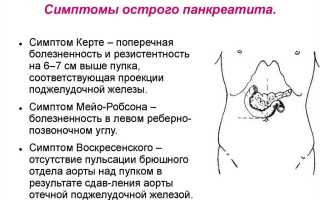
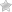В клинике хронического панкреатита не наблюдается четких симптомов воспалительного процесса, так как заболевание проявляется на фоне болевых ощущений, к которым больной уже давно привык. Как правило, больные обращаются за врачебной помощью при появлении таких симптомов, как желтуха, потеря аппетита, уменьшение массы тела, резкие приступы боли. Определяющей клинической картиной при таком заболевании является появление боли в правом подреберье. По мере прогрессирования недуга болевой синдром начинает переходить на левое подреберье, спину и лопаточную область. В большинстве случаев причина боли заключается в нарушении диеты, злоупотреблении спиртными напитками. Первоначально болевые синдромы возникают 3-4 раза в год. Вскоре частота приступов учащается. Длительность боли может нарастать до тридцати минут, если заболевание находится на первых стадиях. В запущенных случаях резкая боль может продолжаться в течение нескольких дней. Характерными клиническими симптомами заболевания здесь выступают: тошнота, проблемы со стулом, вздутие живота. Зачастую у больных возникает желтуха. Желтуха является следствием того, что желчный проток сдавливается индуративным процессом. Под брюшной стенкой врач может нащупать небольшое болезненное образование.
Клиническая картина панкреатита может быть разнообразной и зависит от степени тяжести заболевания. Сама поджелудочная железа состоит из долек, которые разделены между собой соединительными стяжками. Структурно-функциональной единицей экзокринной части является панкреатический ацинус. Внешне он похож на мешочек 100-150 мкн. Он состоит из секреторного отдела и вставочного протока. Дольки железы отделены друг от друга рыхлой соединительнотканной прослойкой, которая оснащена кровеносными и лимфатическими сосудами. В клинике поджелудочной железы наблюдается распад ее тканей.
Пациенты, страдающие панкреатитом, зачастую, жалуются на болевые ощущения, возникающие в области живота. Боль носит регулярный характер, она может быть как режущей, так и тупой. По ходу развития болезни возможны приступы острого панкреатита может проявляться нарастающая боль. Иногда болевые ощущения бывают настолько сильными, что вызывают болевой шок. Как правило, такие болевые ощущения возникают «под ложечкой», в левом или правом подреберье. Если повреждается вся поджелудочная железа, то боль носит опоясывающий характер.
При панкреатите назначается комплексное лечение. Врач назначает консервативную терапию в сочетании с хирургическим вмешательством. Консервативная терапия предполагает строгое соблюдение диеты, в которой преобладает белок. Во время обострения назначается применение протеолитических ингибиторов. Медикаментозное лечение поджелудочной железы включает в себя группу препаратов, направленных на подавление панкреатической секреции. Для снятия болевого синдрома назначаются спазмолитики и анальгетики. Если в клинике заболевания присутствуют выраженные расстройства кишечника, то принимаются ферментные препараты. Если в клинической картине имеет место нарушение углеводного обмена, то требуется проведение симптоматической терапии сахарного диабета.
При наличии в клинике механической желтухи и жесткого болевого синдрома назначается хирургическое вмешательство. Во время хирургического вмешательства обеспечивается пассаж панкреатического сока в кишечник и устранение болевого шока. При правильно назначенном лечении прогноз панкреатита является благоприятным. Для дальнейшей профилактики поджелудочной железы рекомендуется соблюдать режим питания и своевременно лечить недуги желудочно-кишечного тракта.
Мнение врачей:
Панкреатит – это воспалительное заболевание поджелудочной железы, которое требует немедленного вмешательства специалистов. Клиническая картина панкреатита может проявляться сильными болями в верхнем животе, тошнотой, рвотой, повышенной температурой и общей слабостью. Для точного диагноза и определения степени воспаления часто требуется проведение дополнительных исследований, таких как УЗИ и анализы крови.
Лечение панкреатита поджелудочной железы включает в себя строгую диету, прием препаратов для снижения воспаления, обезболивающих средств, а также иногда необходимость госпитализации для проведения инфузионной терапии. Важно помнить, что самолечение в случае панкреатита может привести к серьезным осложнениям, поэтому обращение к врачу при первых симптомах является обязательным.
Опыт других людей
Панкреатит – это воспаление поджелудочной железы, которое может вызывать серьезные проблемы со здоровьем. Люди, столкнувшиеся с клинической картиной панкреатита, описывают острые боли в верхнем животе, тошноту, рвоту и общую слабость. Некоторые отмечают появление желтушности кожи и склер. Лечение поджелудочной железы обычно включает в себя строгую диету, принятие ферментных препаратов и иногда даже хирургическое вмешательство. Важно обращаться к врачу при первых признаках панкреатита, чтобы избежать осложнений и обеспечить эффективное лечение.

Частые вопросы
Какие симптомы бывают при панкреатите?
Типичные симптомы хронического панкреатита: Боль может быть приступообразной и постоянной, метеоризм, потеря массы тела, выделение большого количества непереваренных жиров с калом являются проявлениями нарушения выработки ферментов поджелудочной железы, тошнота, рвота могут сопровождать приступ боли.

Какое лечение назначают при панкреатите?
Медикаментозное лечение Подавление секреции поджелудочной железы. Используются ингибитор протонной помпы — омепразол, и медикаменты типа контрикала Заместительная терапия — для разгрузки поджелудочной железы в виде приема ферментов липазы, амилазы, протеазы, то есть панкреатина (фестал, мезим, креон, панзинорм и др. )
Как и чем лечить поджелудочную железу?
Лечение воспаления поджелудочной железы Медикаментозное лечение включает прием спазмолитиков, обезболивающих средств (опиоидных анальгетиков), противорвотных препаратов. В острую фазу вводят инфузионные препараты внутривенно. При осложнениях могут назначаться антибиотики.

Чем отличается панкреатит от воспаления поджелудочной железы?
При остром воспалении поджелудочной железы интенсивная боль в левом подреберье обычно возникает внезапно и не проходит без лечения. Напротив, при хроническом панкреатите чаще наблюдается приступообразная боль, усиливающаяся после приема пищи.
Полезные советы
СОВЕТ №1
При первых признаках панкреатита, таких как острая боль в верхней части живота, тошнота, рвота, обратитесь к врачу немедленно. Не откладывайте поход к специалисту, так как панкреатит требует своевременного лечения.
СОВЕТ №2
При диагнозе панкреатита следуйте строгой диете, исключая из рациона жирные, жареные, острые продукты, алкоголь, газированные напитки. Питайтесь легкоусвояемой пищей, богатой белками и углеводами.
СОВЕТ №3
Прием лекарств и процедур должен осуществляться строго по назначению врача. Не изменяйте дозировку или прекращайте прием препаратов без консультации с специалистом.