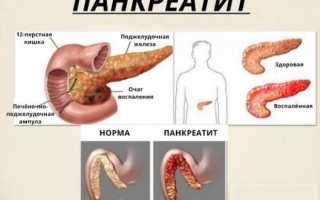
Несмотря на небольшие размеры органа, именно он отвечает за выработку ферментов, переваривающих поступающую в организм пищу. Воспаление поджелудочной железы может протекать вяло (хроническая форма панкреатита) или остро (приступ). Воспаление поджелудочной железы (панкреатит) чревато осложнениями: сахарным диабетом, перитонитом (смертельным), кровотечением, нагноением, холециститом, абсцессом. Узнать, почему происходят нарушения этого типа, в том числе, при беременности, можно из курса анатомии, уточнив функции органа.
Воспаление поджелудочной железы: причины
В девяти случаях из десяти воспаление панкреатита обусловлено нарушениями в желчном пузыре, алкоголем (частыми приемами) и обилием жирной пищи. Спровоцировать приступ могут:
- болезни сосудов
- изменения фона гормонов
- нарушенный обмен веществ (частая причина)
- опухоль, сужение протока, другие аномалии
- аскаридоз
- гепатиты С, В, свинка, прочие инфекции (частая причина)
- лекарства – сульфаниламиды, антибиотики, эстрогены, фуросемид и другие
- ЭРХПГ
- ранения живота, травмы (довольно частая причина)
Только треть больных диагностируется вовремя и верно, происходит замещение нормальной ткани органа рубцовой, функции нарушаются (эндокринная, обычно больше, чем экзокринная). Вместо пищи переваривается орган, производящий ферменты. Поэтому, узнать, воспалилась поджелудочная железа или нет, позволяют регулярные обследования, рекомендованные группе риска (людям, старше сорока) ежегодно. Причины могут заключаться в наследственности.
Мнение врачей:
Воспаление поджелудочной железы, или панкреатит, может возникнуть из-за различных причин. Одной из основных причин является злоупотребление алкоголем, так как алкоголь может вызвать раздражение и воспаление железы. Также панкреатит может быть вызван желчнокаменной болезнью, инфекциями, травмами или определенными лекарствами. Нерегулярное питание, высокое потребление жирной пищи и нарушения в работе желудочно-кишечного тракта также могут способствовать развитию воспаления поджелудочной железы. Важно знать, что панкреатит требует серьезного внимания и лечения, поэтому при появлении симптомов необходимо обратиться к врачу для диагностики и назначения соответствующей терапии.

Воспалительный процесс поджелудочной железы: симптомы
Если обследованием выявлено, что поджелудочная железа воспаление уже имеет, меры нужно принимать срочные. Худшим случаем приступа является смерть дольного, сильные боли наблюдаются у всех, без исключения. Кашицеобразный стул с непереваренными волокнами, поносы, метеоризм, рвота, тошнота и отрыжка являются точными симптомами болезни. Наблюдается похудение при отсутствии аппетита, боль может отдавать в сердце и пограничные органы.
Воспаление хвоста поджелудочной железы
Позвоночно-реберный угол в левой стороне тела частыми болями свидетельствует, что воспалена поджелудочная железа в хвостовой части. Женщины страдают чаще, боль при воспалении хвоста у них может отдавать в левое подреберье, район пупка. Сложные случаи (переходящие в рак хвоста) могут потребовать резекции селезенки вместе с пораженной областью.

Опыт других людей
Воспаление поджелудочной железы, или панкреатит, вызывает серьезные боли и может иметь серьезные последствия. Люди, столкнувшиеся с этим заболеванием, описывают острые и ноющие боли в верхней части живота, тошноту, рвоту и даже желтуху. Причины панкреатита могут быть разнообразны: от злоупотребления алкоголем и курения до желчнокаменной болезни и нарушений пищеварения. Воспаление поджелудочной железы также может быть вызвано инфекциями или травмами. Важно помнить, что правильное питание, отказ от вредных привычек и своевременное обращение к врачу помогут избежать этого опасного заболевания.
Воспаление поджелудочной железы при беременности
Узнать, почему воспаляется поджелудочная железа, можно из анатомии. Матка при беременности увеличивается, оказывая давление на органы, агрессивные ферменты начинают цикл переваривания органа, уменьшается выработка инсулина, нарушается регуляция глюкозного обмена, воспаляется, обычно, хвост.

Лечение панкреатита
Лечение всегда назначает врач, часто, в условиях стационара. Во всех случаях используется диета и лекарства. При осложнениях фармакологические средства вводят внутривенно, в том числе, питательные растворы. Это снижает нагрузку на пищеварительный тракт, лечение всегда комплексное, чаще, пожизненное. Состояние ремиссии может длиться годами, пациентам противопоказаны стрессы, значительные физические нагрузки, чреватые обострениями.
Ферменты пациенты принимают в виде таблеток, капсул и микрогранул, спазмолитики используются лишь при обострениях. Доступно объяснить, почему используются определенные препараты, какие протекают процессы, может лечащий врач, гастроэнтеролог, диетолог. Болезнь не является противопоказанием для беременности.
Диета при панкреатите
Диета сразу после приступа строгая, послабления допускаются не раньше второй недели. Она начинается со слизистых отваров мелкими дозами, чаще, с кефира, несладкого чая с сухариком. Режим питья не ограничен, вода используется без газа (чтобы не воспалилась головка или хвост). Протертую гречневую или рисовую кашу можно с третьего дня, отварные овощи появляются в меню на пятый день. Нежирное мясо или рыба появляются со второй недели диеты, пищу недосаливают. В это же время появляются соки, кисель, фрукты и овощи.
Под запретом находятся продукты, способные раздражать слизистую, провоцируя усиленную работу пораженного органа. Исключаются продукты с содержанием древовидной и грубой клетчатки, повышенным содержанием крахмала и углеводов, предотвращая воспалительный процесс.
Воспалительные заболевания поджелудочной железы
Ферменты поджелудочного сока, которые активизируются в железе и ее протоках начинают переваривать ткань органа, тем самым вызывая воспаление под названием панкреатит.
По характеру проявления заболевания различают острый и хронический панкреатит. И в том, и в другом случае обращение за врачебной помощью обязательно. Если правильно диагностировать и лечить острый панкреатит, велика вероятность благоприятного исхода. Если же он переходит в хроническую форму, то это заболевание остается с человеком на всю жизнь.
При соблюдении диеты и некоторых привил образа жизни возможно избежать приступов обострения. Важно следить за состоянием ЖКТ, чтобы предупредить развитие сопутствующих заболеваний.
Воспаление хронического панкреатита
Повторяющиеся воспалительные процессы в поджелудочной железе неминуемо ведут к ее повреждению как анатомически, так и функционально. Восстановить морфологию органа и нормальную работу органа невозможно, по той причине, что с очередным осложнением формируются фиброзные очаги.
Тело органа становится плотным, так как в ней разрастается соединительная ткань, появляется рубцевание органа. Возможно, что впоследствии образуются псевдокисты и камни. Воспаление хронического панкреатита связано с развитием активного склеротического процесса, который снижает функциональность поджелудочной железы.
Патологические изменения необратимы, в связи с этим терапия направлена на устранение болей и восстановление основной функции органа, так как полного излечения быть не может.
Сильное воспаление поджелудочной железы
Внезапное и сильное воспаление поджелудочной железы, не что иное как острый панкреатит. В ходе процесса происходит саморазрушение тканей органа под действием собственных ферментов. Орган из-за отека увеличивается в размерах, некоторые участки подвергаются омертвению.
Острый приступ вызывается нарушением свободного оттока панкреатического сока, в результате чего увеличивается давление в протоках. Из-за невозможности вовремя покинуть орган, в поджелудочном соке наступает созревание ферментов, которые непроизвольно начинают процесс переваривания тканей.
Острая форма болезни очень коварна, нередко она вводит врачей в заблуждение своим благоприятным течением, хотя, возможно, уже идет процесс омертвения тканей. Панкреонекроз – тяжелое осложнение, при котором происходит деструкция органа. Сосуды органа перекрываются тромбами, нарушается кровоснабжение участков железы и наступает необратимый процесс – некроз (омертвение) ткани.
Некрозом может закончиться любой панкреатит, лечение которого производится неправильно. Организм реагирует сильным воспалением на наличие омертвевших тканей. Мелкие очаги некроза рассасываются, а крупные постепенно отделяются от живой ткани и если не происходит должного лечения, микробы, проникающие в зону некроза, вызывают тяжелейшие осложнения.
Частые вопросы
Что может спровоцировать воспаление поджелудочной железы?
Злоупотребление алкогольными напитками, желчнокаменная болезнь, неконтролируемый прием лекарственных средств, вирусные и бактериальные инфекции, курение, высокая концентрация триглицеридов и кальция в крови, нарушение функций иммунной системы, Ещё
Что может вызвать обострение панкреатита?
Злоупотребление алкоголем, прием лекарственных средств, переедание, стрессы, инфекционные заболевания, потребление жирной пищи.
Почему воспаляется панкреатит?
Причины Панкреатит развивается, когда собственные пищеварительные ферменты активируются внутри поджелудочной железы, вызывая воспаление, отек и разрушение тканей органа. Повторные частые приступы острого воспаления приводят к развитию хронического воспалительного процесса.
Чем отличается панкреатит от воспаления поджелудочной железы?
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока). Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов.
Полезные советы
СОВЕТ №1
Следите за своим питанием: исключите из рациона жирные, жареные, острые и копченые блюда, а также ограничьте потребление алкоголя, чтобы снизить риск развития панкреатита.
СОВЕТ №2
Помните о важности здорового образа жизни: отказ от курения, регулярные физические нагрузки и контроль за весом помогут уменьшить вероятность возникновения воспаления поджелудочной железы.
СОВЕТ №3
Обратите внимание на свои медикаменты: некоторые лекарства могут быть причиной панкреатита, поэтому перед началом лечения обязательно проконсультируйтесь с врачом.